Пережить Новый год: как подготовить сердце к праздникам

© pikisuperstar, Freepik.com
Как пережить праздничный марафон и не сказать сердцу «аста ла виста», обсудили с врачом-кардиологом.
Как и любой праздник, Новый год у многих белорусов сопровождается большим количеством вкусной и не всегда полезной едой. И, конечно, алкоголем. Нагрузка на сердце в эти дни – запредельная.
«Все рекомендации можно свести к одному простому совету: не пить. Есть можно, но в меру», – с ходу предупреждает наша собеседница, врач-кардиолог высшей квалификационной категории, кандидат медицинских наук Юлия Володько. А если очень хочется? Журналисты Times.by узнали, как подготовить сердце к новогодним каникулам, а еще спросили про кофе, магнитные бури и холестерин.
Содержание
- К праздникам нужно готовиться
- Когда начинать ухаживать за сердцем
- Инфаркт в 28 лет
- Какое давление считается нормой
- Кардионагрузка: легкая прогулка или дорожка в зале
- Кофе: сколько чашек в день можно
- Метеозависимым посвящается
- Холестерин: «хороший» и «плохой»
- Как лечить сердце
- УЗИ и ЭКГ: как часто нужно делать
- Чекап сердца: когда начинать
К праздникам нужно готовиться
Любой алкоголь и жирная пища – стресс для организма, и чтобы не получить удар по сердцу и печени, их нужно хорошенько подготовить.

Юлия Володько, врач-кардиолог высшей квалификационной категории, кандидат медицинских наук
Что касается питания, желательно не переедать. Каждый человек должен определить для себя тот объем пищи, который он осилит. Сметать все со стола и пытаться перепробовать все подряд – чревато в том числе и для сердца.
Особое внимание в эти дни стоит уделить питьевому режиму, особенно пациентам с хронической сердечной недостаточностью. Они должны ежедневно взвешиваться и контролировать количество жидкости, которую принимают. Бесконтрольный прием (не обязательно алкоголя, даже воды) может усугубить течение сердечной недостаточности и привести к внеплановой госпитализации.
«Понятно, что ни в коем случае пациент не должен прекращать принимать препараты, которые он принимает. У многих людей есть такое понятие: раз я сегодня буду выпивать, значит таблетки пропускаю. Потому что это вредно для печени. При этом не алкоголь вреден для печени, а таблетки», – констатирует специалист.

Юлия Володько. © Павел Орловский, Times.by
По ее словам, праздники – тот марафон, к которому нужно готовиться за несколько месяцев, чтобы не травмировать сердце. Советы простые: в период подготовки отказаться от вредных привычек (алкоголь, курение), снизить потребление жирных и сладких продуктов, контролировать давление и холестерин, ввести умеренные нагрузки (ходьба, плавание, бег или ходьба на дорожке) и стараться высыпаться (не менее 8 часов в сутки).
«Судя по тому, сколько людей приходит ко мне на прием перед праздниками, все решили заручиться поддержкой кардиолога. Статистика говорит, что в Новый год и другие праздники с большими выходными – это всегда рост случаев госпитализации по заболеваниям сердечно-сосудистой системы», – признается Юлия Володько.
Когда начинать ухаживать за сердцем
Сердечно-сосудистые заболевания не возникают из ниоткуда. Есть факторы риска, которые их провоцируют: модифицированные и немодифицированные. К первым относят то, на что мы в силах повлиять, если изменим образ жизни: избыточный вес (ИМТ больше 25), курение, алкоголь, кофе, гиподинамия (отсутствие физической активности), стресс, недосып, высокий сахар и холестерин в крови. Ко вторым – на что повлиять не можем: пол, возраст, генетика.
«Если у мамы и папы была артериальная гипертензия, то, скорее всего, и у детей она тоже будет», – комментирует врач.
Многие задаются вопросом: когда начинать заниматься своим сердцем? Когда что-то не то покажет ЭКГ, анализы, УЗИ или еще раньше? Кардиолог честна: кому-то и в 20 лет уже пора бегать по врачам, а кому-то и до 40 можно жить без всяких чекапов.
«В любом случае, если у человека есть какие-то факторы риска – повышенное давление (пусть даже эпизодическое), одышка, головные боли, чувство дискомфорта в области сердца, ощущение перебоев и пауз в работе сердца – это повод для того, чтобы обратиться к кардиологу», – поясняет собеседница.
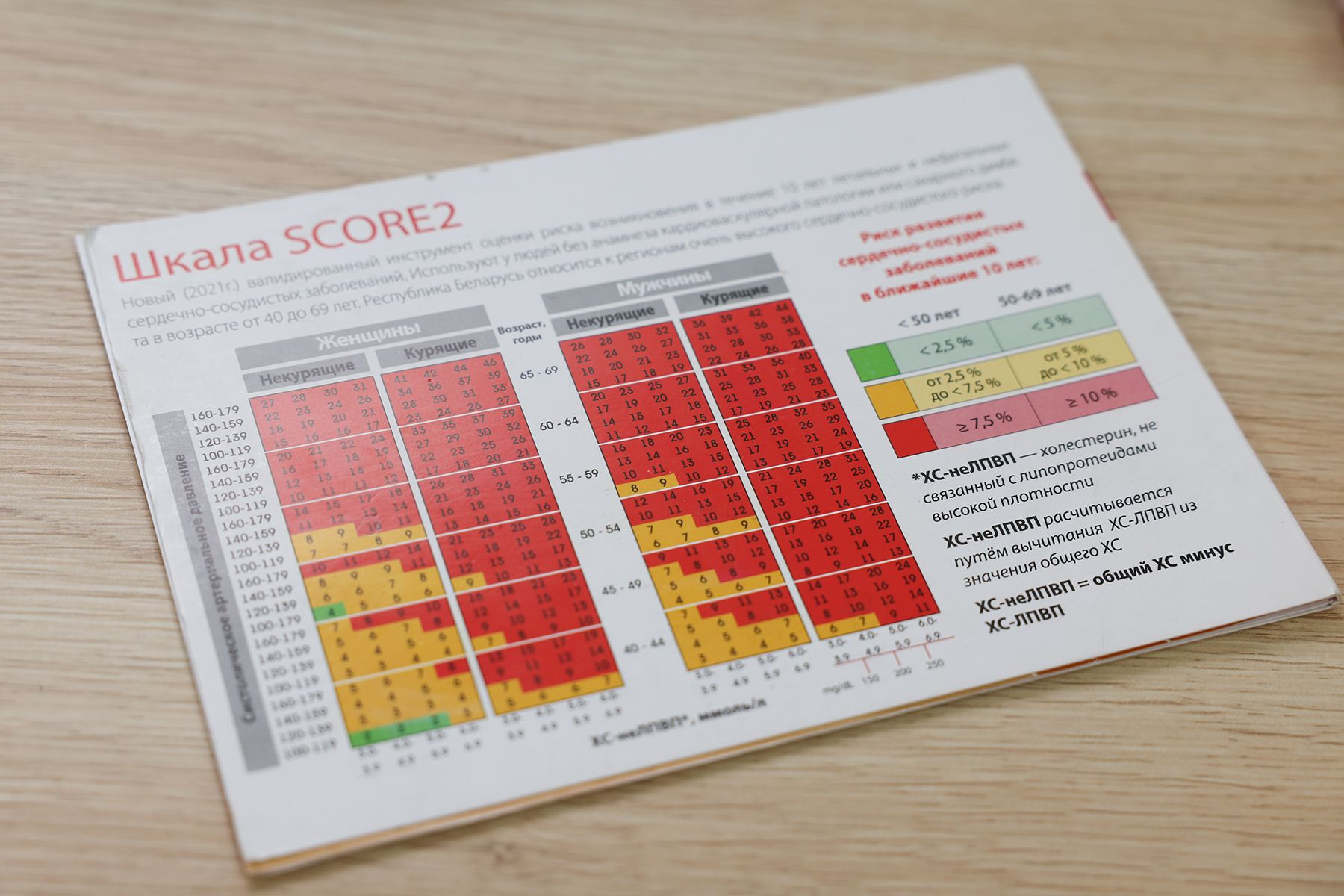
Шкала риска развития неблагоприятных сердечно-сосудистых осложнений. © Павел Орловский, Times.by
Специалист предупреждает: каждый человек после 30 лет хотя бы раз в год должен выполнять обследование сердечно-сосудистой системы: УЗИ, ЭКГ, биохимические показатели, липидограмму и другие лабораторные исследования.
«Безусловно, если есть какие-то жалобы, то возраст здесь ни при чем. Нужно обращаться к кардиологу, как только почувствовали что-то неладное», – предостерегает Юлия Володько.
Инфаркт в 28 лет
Ошибочно полагать, что болезням сердца подвержены только пожилые люди. Артериальная гипертензия может развиться в любом возрасте. Самое страшное в этой ситуации, что до определенного момента сердце не болит.
«Самый молодой инфаркт, который я видела, был у 28-летнего молодого человека: у парня не работала половина сердца. Когда он пришел на прием с жалобами на дискомфорт, доктор посмотрел на него и сказал: «Ой, ну какое у тебя сердце, иди отсюда, ты еще молодой». Через два дня пациент был в реанимации», – приводит случай из практики кардиолог.
По ее словам, молодые пациенты переносят сердечно-сосудистые заболевания сложнее, чем пожилые, поскольку у них меньший запас прочности. Так как дефицит кислорода возникает резко, а молодой организм еще не приспособлен к таким серьезным изменениям, которые возникают при инфарктах и инсультах.
«Недавний случай: молодой мужчина 44 года, жалобы на болевой синдром. Абсолютно минимальные изменения на электрокардиограмме. В ходе детального изучения выяснилось, что у него трехсосудистое поражение атеросклерозом и огромнейший инфаркт. Сорок четыре года! Возраст, как видите, не имеет значения», – обращает внимание врач.
Какое давление считается нормой
Наверняка, вы хотя бы раз в жизни измеряли артериальное давление. Контролировать этот показатель нужно регулярно при наличии факторов риска (о которых мы писали выше), гипертонии и плохом самочувствии (головная боль и головокружение).
Многие привыкли брать за эталон «космические» 120/80 мм рт. ст. Однако, согласно последним рекомендациям Европейской ассоциации кардиологов, оптимальным уровнем артериального давления считается показатель меньше, чем 120/70.

Юлия Володько, врач-кардиолог
Кардионагрузка: легкая прогулка или дорожка в зале
Чтобы поддерживать свое сердце, нужно регулярно давать ему физнагрузку. Норматив – не менее 150 минут в неделю с достижением субмаксимальной частоты сердечных сокращений.
«Есть грубая формула по расчету допустимой физической нагрузки: 220 минус ваш возраст и умножить на 75%. Но нужно понимать, что это должна быть не просто прогулка по лесу, а, например, бег или ходьба по дорожке в тренажерном зале. Вы держите определенный темп, сердце чаще сокращается и тренируется», – объясняет кардиолог.
Кофе: сколько чашек в день можно
Отношение к бодрящему напитку в последнее время сильно изменилось. Специалисты говорят, что пить много кофе не так уж и вредно. Но много – это сколько и какое количество чашек считается нормой?
«Нельзя сказать, что 15 кружек кофе в день – это норма. Но две-три чашки для людей, у которых нет артериальной гипертензии, тахикардии, нарушения ритма, сердечно-сосудистых заболеваний, считаются безопасной дозой. При этом желательно их выпивать до вечера – 16-17 часов», – отвечает Юлия Володько.
Для пациентов с болезнями сердца, имеющих кофейную зависимость, есть рекомендация – сократить употребление напитка вдвое.
«Отказаться совсем? Вряд ли. Не всегда человек способен вынести такой категорический запрет. Это его образ жизни, он к этому привык. А если я порекомендую сократить прием, есть шанс, что пациент прислушается», – добавляет собеседница.
Метеозависимым посвящается
Есть особая категория пациентов – метеозависимые. Это люди, которые всем сердцем ощущают вспышки на Солнце и их влияние на магнитное поле Земли. В эти периоды у них может повышаться давление и проявляться другие симптомы – головные боли, тошнота, дискомфорт в области сердца.
«К сожалению, это можно отнести к немодифицированным факторам риска, на которые никак нельзя повлиять. Чувствительным пациентам в этот период необходимо усилить терапию либо скорректировать лечение», – подчеркивает кардиолог.

Стетоскоп. © Павел Орловский, Times.by
Холестерин: «хороший» и «плохой»
Чтобы определить уровень холестерина в организме, нужно сдать липидограмму. У здорового человека общий холестерин не должен превышать 5 ммоль/л, «хороший холестерин» (липопротеины высокой плотности) должен быть выше 1 ммоль/л, а «плохой» (липопротеины низкой плотности) – не более 2,6 ммоль/л. У пациентов с сердечно-сосудистыми заболеваниями – свои показатели нормы в липидограмме.
Еще один показатель, который имеет значение для профилактики атеросклероза, – это триглицериды. Их уровень не должен превышать 1,7 ммоль/л.
Кстати, сократить уровень «плохого» холестерина одной диетой нереально. Пациент может употреблять разные полезные продукты (рыбу, морепродукты, оливковое масло, орехи), чтобы улучшить показатели, но максимальный эффект в данном случае достигается с помощью медикаментов.
Как лечить сердце
Большинство сердечно-сосудистых заболеваний имеют хронический характер и предполагают изменения в образе жизни.
«Если говорить об артериальной гипертензии – самом распространенном заболевании, – то до определенного момента она не ощущается. Пациенты должны понимать, что это не насморк и просто так не проходит. Эта болезнь подразумевает постоянный прием антигипертензивных препаратов – с достижением целевых цифр артериального давления», – поясняет Юлия Володько.
Пациенты с сахарным диабетом, ишемической болезнью сердца, аритмией должны следить, чтобы уровень давления был меньше, чем 120/70 мм рт.ст. При этом лечение должно быть беспрерывным – препараты в данных случаях нужно принимать ПОЖИЗНЕННО.
Электрокардиограф. © Павел Орловский, Times.by
УЗИ и ЭКГ: как часто нужно делать
Пациентам с сердечно-сосудистыми заболеваниями ультразвуковое исследование необходимо делать раз в год. Если нет симптомов и жалоб – раз в два года. То же самое касается и ЭКГ – электрокардиограммы.
«Понятно, что, если перед нами человек с приступом стенокардии или жалобами на болевой синдром грудной клетки, а ЭКГ он делал позавчера – никто на нее смотреть не будет. Процедуру проведут по новой», – говорит врач-кардиолог.
Она обращает внимание, что это два совершенно различных исследования, имеющих свою область значения. УЗИ обнаруживает структурную патологию, объемные показатели работы сердца, степень недостаточности клапанов, в то время как ЭКГ показывает нарушение ритма и ишемические изменения.
Чекап сердца: когда начинать
По словам эксперта, комплексную проверку работоспособности человеческого «двигателя» можно проводить начиная с 35 лет. Это рекомендация для мужчин. Женщины в силу своих гормональных особенностей до определенного момента защищены от атеросклероза, ишемической болезни и других сердечно-сосудистых заболеваний.
«Конечно же, после 50 лет этот риск выравнивается, и тогда уже ежегодно в обязательном порядке должны и мужчины, и женщины обследоваться. Но повторюсь: если есть симптомы, то никакая привязка к возрасту не работает. Пациент должен обратиться к кардиологу, как только понимает, что его что-то беспокоит», – резюмирует Юлия Володько.

